سرطان رحم، علائم و روشهای درمان آن
تقریبا ۲.۸ درصد زنان در زندگی خود حداقل یک بار به سرطان رحم مبتلا میشوند، در صورت تشخیص زودهنگام و درمان به موقع، احتمال بیشتر از ۵ سال زنده ماندن به بیش از ۹۵ درصد میرسد. پس اگر سرطان رحم دارید، یا یکی از نزدیکان شما از این بیماری رنج میبرد داشتن اطلاعات بیشتر میتواند به شما کمک کند راحتتر با آن کنار بیایید. این مقاله را بخوانید تا ببینید چه عواملی باعث افزایش خطر ابتلا به این بیماری میشوند، نشانهها، راههای تشخیص و راههای درمان آن کدام است.
حقایقی در مورد سرطان رحم
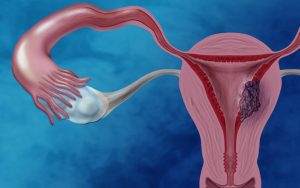
- رحم اندامی توخالی در زنان است که در لگن قرار دارد. این اندام معمولا بچهدان هم نامیده میشود. عملکرد رحم این است که جنین را تا زمان تولد رشد دهد. رحم شبیه یک گلابی سر و ته است؛ بالای آن فوندوس نام دارد، در وسط جسم رحم و در پایین گردن رحم قرار دارد؛ لایه داخلی رحم اندومتر نام دارد و لایه خارجی از ماهیچه تشکیل شده (میومورتیوم) است.
- سرطان رحم یعنی رشد بیرویه (بدخیم) هر کدام از سلولهایی که بافت رحم را تشکیل میدهند. ازدیاد سلولهای سرطانی باعث ایجاد توده (تومور بدخیم) میشود. سلولهای غیر سرطانی که در رحم توده ایجاد میکنند تومور خوشخیم نام دارد.
- اگرچه دلیل دقیق سرطان رحم هنوز شناخته نشده است، ولی عوامل خطرزا این موارد هستند: رشد بیش از حد اندومتر (هیپرپلازی)، چاقی، زنانی که هرگز بچهدار نشدهاند، قاعدگی قبل از سن ۱۲ سالگی، یائسگی بعد از سن ۵۵، درمان با استروژن، مصرف داروی تاموکسیفن، پرتو درمانی لگن، سابقهی خانوادگی ابتلا به سرطان رحم و سندروم لینچ (که اکثر اوقات به عنوان سرطان روده بزرگ ارثی شناخته میشود).
علائم سرطان رحم:
- خونریزی غیرطبیعی از واژن (معمولترین نشانه)
- ترشحات واژنی
- درد هنگام ادرار و/یا رابطه جنسی
- درد لگن
- سرطان رحم معمولاً به وسیلهی معاینه لگن، آزمایش پاپاسمیر، سونوگرافی، و نمونهبرداری تشخیص داده میشود. گاهی اوقات ممکن است برای تشخیص آن از سیتیاسکن یا امآرآی هم استفاده کنند.
- مرحلههای سرطان رحم (صفر تا چهار) به وسیلهی نمونهبرداری، عکسبرداری سینه، و/یا اسکنهای سیتی و امآرآی تعیین میشوند.
- گزینههای درمان ممکن است شامل جراحی، پرتودرمانی، هورموندرمانی، و شیمیدرمانی باشند. درمان به مرحلهی سرطان رحم، سن، و سلامتی عمومی بستگی دارد. سرطان رحم در مرحله چهارم، گستردهترین و معمولا مهاجمترین نوع سلول سرطانی است. شما و دکترتان میتوانید با هم تصمیم بگیرید چه برنامهی درمانی برای شما بهترین است.
- درمان با جراحی معمولا شامل برداشتن رحم، تخمدانها، لولههای فالوپین، گرههای لنفاوی نزدیک به آن و بخشی از واژن میشود.
- پرتودرمانی ممکن است شامل تشعشع خارجی یا تشعشع داخلی باشد.
- شیمی درمانی معمولاً نیازمند تزریق وریدی دارویی است که برای کشتن سلولهای سرطانی طراحی شدهاست. بیشتر تزریقهای شیمیدرمانی باید در دورههای منظم انجام شوند که بعد از آن دورهی استراحت است.
- درمان هورمونی (معمولاً پروژسترون) برای سلولهای سرطانی رحم انجام میشود که برای رشد به هورمون دیگری (استروژن) نیاز دارند.
- دکتر شما میتواند متخصصین دیگری را در منطقه یا در شهرهای دیگر به شما معرفی کند که نظر آنها را هم بپرسید.
- درمانهای بعدی هم اهمیت دارند. مشکلاتی که به وجود میآید را میتوان سریع درمان کرد و فورا بازگشت سرطان را تشخیص داد.
- گروههای حمایتی مختلف و زیادی وجود دارند که در منطقهی محل سکونت شما فعالیت میکنند.
در سرطان اندومتر، سلولهای بدخیم (سرطانی) در بافت اندومتر تشکیل میشوند

اندومتر بافت پوشش رحم است، رحم اندامی ماهیچهای و توخالی در لگن زنان است که جنین در آن رشد میکند. در اکثر زنانی که باردار نیستند، رحم تقریبا ۷.۵ سانتیمتر است. بخش پایینتر و باریکتر رحم گردن رحم نام دارد که به واژن ختم میشود.
سرطان اندومتر با سرطان ماهیچههای رحم که به آن سارکوم رحم میگویند، متفاوت است.
عوامل خطرساز
هر آنچه خطر ابتلای به بیماری را افزایش دهد عامل خطرساز است. داشتن یکی از عوامل خطرساز به این معنی نیست که حتما سرطان میگیرید، و نداشتن این عوامل به این معنی نیست که سرطان نمیگیرید. اگر فکر میکنید در معرض خطر هستید با دکتر خود تماس بگیرید. عوامل خطرساز برای سرطان اندومتر شامل این موارد میشوند:
- چاقی بیش از حد؛
- فشار خون بالا؛
- دیابت قندی؛
- استفاده از داروی تاموکسیفن برای درمان سرطان سینه یا فقط استروژن (بدون پروژسترون).
سرطان اندومتر ممکن است در بیماران مبتلا به سرطان سینه ایجاد شود که در حال درمان با تاموکسیفن هستند. بیماری که از این دارو استفاده میکند باید هر سال معاینه لگن انجام دهد و اگر خونریزی واژن داشت (یه جز خونریزی پریود) فورا به پزشک خود اطلاع دهد. زنانی که فقط از استروژن استفاده میکنند (هورمونی که میتواند روی رشد برخی سرطانها تاثیر بگذارد) بیشتر در معرض ابتلا به سرطان اندومتر قرار دارند. استفاده از استروژن به همراه پروژسترون (یک هورمون دیگر) خطر ابتلا به این سرطان را در زنان افزایش نمیدهد.
نشانهها و علائم سرطان اندومتر
این موارد و سایر علائم و نشانهها ممکن است به خاطر سرطان اندومتر یا سایر بیماریها به وجود بیایند. اگر این علائم را دارید به پزشک خود مراجعه کنید:
- خونریزی یا ترشح که به پریود مربوط نمیشود؛
- رحم سخت یا دردناک؛
- درد هنگام رابطه جنسی؛
- درد در ناحیه لگن.
آزمایشهای بررسی اندومتر برای تشخیص سرطان رحم

چون سرطان اندومتر در داخل رحم شروع میشود، معمولاً با آزمایش پاپ اسمیر مشخص نمیشود. به همین دلیل، باید با نمونهبرداری از بافت اندومتر و بررسی آن در زیر میکروسکوپ، وجود سلولهای سرطانی را تعیین کرد. میتوان یکی از این اقدامات زیر را انجام داد:
- بیوپسی اندومتر: برداشتن بافت از اندومتر (پوشش داخلی رحم) به وسیلهی لولهی نازک و انعطافپذیری که از طریق گردن رحم وارد رحم میشود. این لوله مقدار کمی از بافت اندومتر را میتراشد و نمونهی بافت را خارج میکند. آسیبشناس بافت را زیر میکروسکوپ نگاه میکند و به دنبال سلولهای سرطانی میگردد.
- دیلاتاسیون و کورتاژ: فرایندی برای برداشتن نمونهی بافت از پوشش داخلی رحم. در این حالت گردن رحم باز شده و کورتاژ (ابزاری قاشق مانند) وارد رحم میشود تا بافت را بردارد. برای یافتن نشانههای بیماری، نمونهی بافت را زیر میکروسکوپ بررسی میکنند. این فرایند «دی اَند سی» (D&C) نام دارد.
سایر آزمایشها و فرایندهایی که برای تشخیص سرطان اندومتر به کار میرود:
- معاینهی فیزیکی و بررسی سابقهی پزشکی: معاینهی بدن برای بررسی نشانههای عمومی سلامتی انجام میشود، این موارد شامل جستجوی نشانههای بیماری مانند برآمدگیها و هر چیز غیرطبیعی است. سابقهی سلامتی بیمار و بیماریها و درمانهای گذشته را نیز ثبت میکنند.
- معاینهی سونوگرافی ترانس واژینال: فرایندی که برای معاینه واژن، رحم، لولههای فالوپ و مثانه به کار میرود. در این روش یک پروب مبدل سونوگرافی وارد واژن میشود و امواج صوتی پرانرژی (سونوگراف) را به بافتها و اندامها میتاباند و انعکاس میدهد. این انعکاس تصویری از بافتهای بدن ایجاد میکند که سونوگرام نام دارد. دکتر معمولاً با مشاهدهی سونوگرام میتواند تومورها را تشخیص دهد.
- سیتی اسکن (کت اسکن): فرایندی که از مناطقی در داخل بدن از زاویههای مختلف مجموعهای از تصاویر دقیق تهیه میکند. این تصاویر به وسیلهی کامپیوتری گرفته میشوند که به یک دستگاه اشعهی ایکس متصل است. گاهی رنگی را به داخل رگ یا بخش متورم تزریق میکنند تا با کمک آن اندامها و بافتها واضحتر نشان داده شوند. این فرایند توموگرافی کامپیوتری، یا توموگرافی محوری کامپیوتری نام دارد.
عوامل مشخص و اثرگذار بر پیشبینی بیماری (شانس بهبودی) و گزینههای درمان
پیش بینی بیماری (شانس بهبودی) و گزینههای درمان به این موارد بستگی دارد:
- مرحلهی بیماری (آیا بیماری فقط در اندومتر است، کل رحم را درگیر کرده، یا در بخشهای دیگر بدن پخش شده است)؛
- سلولهای سرطانی زیر میکروسکوپ چطور به نظر میرسند؛
- سلولهای سرطانی تحت تاثیر استروژن قرار میگیرند یا نه.
سرطان اندومتر تا حد زیادی قابل درمان است. بعد از تشخیص این نوع سرطان، با انجام آزمایشاتی معلوم میشود سلولهای سرطانی در داخل رحم یا در بخشهای دیگر بدن پخش شدهاند یا خیر. فرایند تشخیص انتشار سلولهای سرطانی در داخل رحم یا بخشهای دیگر، مرحلهبندی نام دارد. اطلاعات حاصل از این فرایند، مرحلهی بیماری را تعیین میکند. دانستن مرحلهی بیماری برای برنامهریزی درمان اهمیت دارد. آزمایشات و فرایندهای خاصی در مرحلهبندی به کار میروند. معمولا برای تعیین میزان پیشرفت سرطان، هیسترکتومی (جراجی برداشتن رحم) انجام میدهند.
در فرایند مرحلهبندی از شیوههای زیر استفاده میکنند:
- معاینهی لگن: معاینهی واژن، گردن رحم، لولههای فالوپ، تخمدانها و مقعد. آینهای طبی به داخل واژن میفرستند و دکتر یا پرستار به داخل واژن و گردن رحم نگاه میکند تا علائم بیماری را پیدا کند. معمولا آزمایش پاپ اسمیر گردن رحم نیز انجام میشود. دکتر یا پرستار با دستکش و با استفاده از روانکننده یک یا دو انگشت یک دست را وارد واژن میکند و با دست دیگر زیر شکم را فشار میدهد تا اندازه و شکل رحم و تخمدانها را حس کند. علاوه بر این دکتر یا پرستار با دستکش و با استفاده از روان کننده انگشت خود را وارد مقعد میکند تا ببیند توده یا بخشهای غیرعادی وجود دارند یا نه.
- عکس رادیوگرافی از سینه: عکس رادیوگرافی از استخوانها و اندامهای داخل سینه. رادیوگرافی نوعی اشعه است که از بدن رد میشود و به فیلم میرسد. این اشعه تصاویری از داخل بدن ثبت میکند.
- «ام آر آی» (MRI) (تصویربرداری رزونانس مغناطیسی): فرایندی که در آن با استفاده از یک آهنربای مغناطیسی، امواج رادیویی و کامپیوتر عکسهای دقیقی از بخشهای داخلی بدن میگیرند. به این فرایند تصویربرداری رزونانس مغناطیسی هستهای یا «ان ام آر آی» (NMRI) هم میگویند.
- اسکن «پی ئی تی» (PET) (اسکن توموگرافی با انتشار پوزیترون): فرایندی برای یافتن سلولهای بدخیم در بدن. در این روش مقدار کمی گلوکوز (شکر) رادیواکتیو به داخل رگ تزریق میشود. اسکن کنندهی «پی ئی تی» دور بدن میچرخد و عکسهایی میگیرد که نشان میدهند گلوکوز در کجای بدن مورد استفاده قرار گرفته است. سلولهای تومور بدخیم در تصویر پررنگتر نشان داده میشوند چون که آنها فعالتر هستند و بیشتر از سلولهای عادی گلوکوز استفاده میکنند.
سه روش گسترش سرطان در بدن
سرطان ممکن است از طریق بافتها، سیستم لنفاوی و خون پخش شود:
- بافتها: سرطان از نقطهی آغاز خود منتقل میشود و به بخشهای مجاور میرود؛
- سیستم لنفاوی: سرطان از نقطهی آغاز خود وارد سیستم لنفاوی میشود. سلولهای سرطانی از طریق عروق لنفی به سایر بخشهای بدن منتقل میشوند؛
- خون: سرطان از نقطهی آغاز خود وارد خون میشود. سرطان از طریق رگهای خونی به سایر بخشهای بدن منتقل میشود.
سرطان ممکن است از نقطهی آغاز خود در سایر بخشهای بدن پخش شود. به انتقال سرطان به بخشهای دیگر بدن متاستاز میگویند. سلولهای سرطانی از نقطهی آغاز (تومور اولیه) جدا میشوند و از طریق سیستم لنفاوی یا خون به جاهای دیگر میروند. تومور متاستاز شده از همان نوع تومور سرطانی اولیه است. برای مثال، اگر سرطان اندومتر به ریه منتقل شود، سلولهای سرطانی در ریه در واقع سلول سرطان رحم هستند. این بیماری سرطان اندومتر متاستاز شده است نه سرطان ریه.
مرحلههای سرطان اندومتر
مرحلهی اول
در مرحلهی اول سرطان فقط در رحم قرار دارد. مرحلهی اول بر اساس اینکه سرطان چقدر پیشرفت کرده به دو مرحله تقسیم میشود، ۱A و ۱B.
- ۱A: سرطان فقط در اندومتر قرار دارد یا اینکه به کمتر از نیمهی میومورتیوم (لایه ماهیچهای رحم) رسیده است.
- ۱B: سرطان به نیمه یا بیشتر میومورتیوم رسیده است.
مرحلهی دوم
در مرحلهی دوم سرطان به بافتهای مجاور پخش شده، ولی به خارج از رحم منتقل نشده است.
مرحلهی سوم
در مرحلهی سوم سرطان به خارج از رحم و گردن رحم منتقل شده، ولی به خارج از لگن نرسیده است. مرحلهی سوم بر اساس اینکه سرطان چقدر در داخل لگن پخش شده باشد به مرحلههای مختلف تقسیم میشود: ۳C، ۳B، ۳A
- ۳A: سرطان به لایه خارجی رحم یا لولههای فالوپ، تخمدانها و رباطهای رحم رسیده است.
- ۳B: سرطان به واژن یا پارامتریوم (بافتها و چربی اتصالی در اطراف رحم) رسیده است.
- ۳C: سرطان به گرههای لنفاوی در لگن یا اطراف شاهرگ (بزرگترین شاهرگ در بدن که خون را از قلب به جاهای دیگر منتقل میکند) رسیده است.
مرحلهی چهارم
در مرحلهی چهارم سرطان به خارج از لگن منتقل شده است. مرحلهی چهارم بر اساس اینکه سرطان چقدر پیشرفت کرده به دو مرحله تقسیم میشود، ۴A و ۴B.
- ۴A: سرطان به مثانه یا دیواره روده بزرگ رسیده است.
- ۴B: سرطان به سایر بخشهای بدن در خارج از لگن مانند شکم یا گرههای لنفی در کشاله ران رسیده است.
عود سرطان اندومتر
به زمانی میگویند که سرطان بعد از درمان، دوباره عود میکند (برمیگردد). سرطان ممکن است دوباره به رحم بازگردد، یا در لگن، گرههای لنفی در شکم و سایر بخشهای بدن ظاهر شود.
انواع مختلف درمان سرطان رحم

انواع مختلف درمان برای بیماران مبتلا به سرطان اندومتر در دسترس هستند. برخی درمانها استاندارد هستند (درمانهای کنونی)، و برخی از آنها در مرحلهی آزمایشات بالینی قرار دارند. درمانهای آزمایشی بالینی، درمانهای تحقیقاتی هستند که برای بهبود درمانهای کنونی، یا برای دستیابی به اطلاعات جدیدی در مورد درمانهای جدید سرطان به کار میروند. وقتی آزمایشات بالینی نشان دهند درمان جدید بهتر از درمانهای استاندارد است، آن شیوه به درمان استاندارد تبدیل میشود. بیماران باید دربارهی شرکت در آزمایشات بالینی فکر کنند. برخی از این آزمایشات فقط برای بیمارانی به کار میروند که هنوز درمان خود را شروع نکردهاند.
پنچ نوع درمان استاندارد
جراحی
جراحی (برداشتن سرطان در یک عمل جراحی) معمولترین درمان برای سرطان اندومتر است. ممکن است فرایندهای زیر در جراحی موارد استفاده قرار بگیرند:
- هیسترکتومی کامل: جراحی برای برداشتن رحم، شامل گردن رحم. به جراحیای که در آن رحم و گردن رحم از طریق واژن برداشته شوند، جراحی هیسترکتومی واژنی میگویند. اگر رحم و گردن رحم از طریق شکاف (برش) بزرگی در شکم برداشته شوند، جراحی هیسترکتومی کامل شکمی نام دارد. اگر رحم و گردن رحم از طریق شکاف (برش) کوچکی در شکم با استفاده از لاپارسکوپ برداشته شوند، جراحی هیسترکتومی کامل لاپاراسکوپیک نام دارد.
- سالپینو-اووفورکتومی دو طرفه: جراحی برای برداشتن هر دو تخمدان و هر دو لولهی فالوپ.
- هیسترکتومی رادیکال: جراحی برای برداشتن رحم، گردن رحم و بخشی از واژن. ممکن است تخمدانها، لولههای فالوپ و گرههای لنفی اطراف هم برداشته شوند.
حتی اگر دکتر تمام سلولهای سرطانی که در هنگام حراجی میتواند ببیند، بردارد، باز هم ممکن است بعد از جراحی به برخی بیماران پرتودرمانی یا هورموندرمانی تجویز کنند تا سلولهای باقیمانده نیز از بین بروند. این نوع درمان پس از جراحی با هدف کاهش خطر بازگشت سرطان صورت میگیرد و درمان کمکی نام دارد.
پرتودرمانی
در پرتودرمانی برای معالجهی سرطان از اشعهی رادیویی با انرژی بالا یا سایر انواع پرتو استفاده میکنند تا سلولهای سرطانی را بکشد یا رشد آنها را متوقف کند. دو نوع پرتودرمانی وجود دارد:
- پرتودرمانی خارجی که در آن از دستگاهی خارج از بدن پرتوها را به سمت سرطان میفرستند.
- پرتودرمانی داخلی که در آن مواد رادیواکتیو قرار گرفته در سوزن، دانه، سیم یا سوند را مستقیما در داخل یا نزدیک سرطان قرار میدهند.
روش اجرای پرتودرمانی به نوع و مرحلهی سرطان بستگی دارد. پرتودرمانیهای داخلی و خارجی برای درمان سرطان اندومتر استفاده میشوند و ممکن است برای تسکین بیماری، کاهش علائم و افزایش کیفیت زندگی بیمار نیز به کار رود.
شیمیدرمانی

در شیمیدرمانی برای معالجهی سرطان از داروهایی استفاده میکنند که رشد سلولهای سرطانی را متوقف میکند، این درمان یا سلولها را میکشد یا تقسیم آنها را متوقف میکند. وقتی شیمیدرمانی از طریق خوراکی یا تزریق وریدی یا عضلانی انجام میگیرد، دارو وارد جریان خون میشود و میتواند به سلولهای سرطانی در تمام بخشهای بدن برسد (شیمیدرمانی سیستمیک). وقتی شیمی درمانی مستقیما در داخل مایع نخاعی، یک اندام یا حفره برنی مانند شکم قرار داده میشود، دارو بیشتر روی سلولهای سرطانی آن بخش از بدن تاثیر میگذارد (شیمیدرمانی موضعی). روش انجام شیمی درمانی به نوع و مرحلهی سرطان بستگی دارد.
هورموندرمانی
در هورموندرمانی با حذف هورمونها یا از بین بردن تاثیر آنها، رشد سلولهای سرطانی را متوقف میکنند. غدههای بدن هورمونها را تولید و آنها را وارد جریان خون میکنند. برخی از هورمونها باعث میشوند بعضی سلولهای سرطانی در بدن رشد کنند. اگر آزمایشات نشان دهند سلولهای سرطانی در مناطق پذیرندهی هورمونها (دریافتکنندهها) شکل گرفتهاند، میکوشند با استفاده از دارو، جراحی یا پرتودرمانی، تولید هورمونها را کاهش دهند یا تاثیر آنها را از بین ببرند.
درمان بیولوژیک
درمان پیولوژیک درمانی است که از سیستم دفاعی بیمار استفاده میکند تا با سرطان مبارزه کند. موادی که بدن تولید میکند یا در آزمایشگاه ساخته میشوند به بدن کمک میکنند دفاع طبیعی خود را بر علیه سرطان تقویت کند، جهت دهد، و یا بازیابی کند. این نوع از درمان سرطان، بیوتراپی یا ایمونوتراپی نام دارد.
انواع جدیدی از درمانهای مورد بررسی در آزمایشات بالینی
این بخش به درمانهایی میپردازد که در آزمایشات بالینی مورد بررسی قرار میگیرند. ممکن است همهی درمانهای مورد آزمایش در این بخش گنجانده نشده باشند.
درمان هدفمند
نوعی از درمان است که با استفاده از دارو یا مواد دیگر، سلولهای سرطانی را کشف و به آنها حمله میکند بدون اینکه به سلولهای طبیعی آسیب بزند. آنتیبادیهای مونوکلونال و بازدارندههای تیروزین کیناز دو نوع درمان هدفمند هستند که در درمان سرطان اندومتر مورد آزمایش قرار گرفتهاند.
در شیوهی درمانی آنتیبادی مونوکلونال از آنتیبادیهایی استفاده میکنند که در آزمایشگاه و از یک نوع سلول سیستم دفاعی بدن ساخته میشوند. این آنتیبادیها میتوانند مواد روی سلولهای سرطانی یا مواد طبیعی افزایشدهندهی رشد سلولهای سرطانی را شناسایی کنند. آنتیبادیها به این مواد متصل میشوند و سلولهای سرطانی را میکشند، رشد آنها را متوقف میکنند، یا از پیشرفت آنها جلوگیری میکنند. آنتیبادیهای مونوکلونال به تنهایی یا به همراه داروها،سموم یا مواد رادیواکتیو تزریق میشوند تا این مواد را مستقیماً به سلولهای سرطانی برسانند.
بازدارندههای تیروزین کیناز داروهایی برای درمان هدفمند هستند که سیگنالهای کنترلکنندهی رشد تومور را متوقف میکنند. بازدارندههای تیروزین کیناز ممکن است به همراه سایر داروهای ضد سرطان یا به عنوان درمان کمکی به کار روند.
شرکت در آزمایش بالینی شیوههای درمانی
برای برخی بیماران، شرکت در آزمایشات بالینی ممکن است بهترین انتخاب برای درمان باشد. آزمایشات بالینی بخشی از فرایند تحقیقات در مورد سرطان هستند که به ما کمک میکنند بفهمیم آیا درمانهای جدید برای سرطان بیضرر و مؤثر هستند و آیا این درمانها از درمانهای استاندارد بهتر هستند یا نه.
بسیاری از درمانهای استاندارد برای سرطان بر اساس آزمایشات بالینی قبلی تهیه شدهاند. بیمارانی که در آزمایشات بالینی شرکت میکنند ممکن است درمان استاندارد را دریافت کنند، یا در میان افرادی باشند که تحت درمان جدید قرار میگیرند.
بیمارانی که در آزمایشات بالینی شرکت میکنند به درمان سرطان در آینده نیزکمک میکنند. حتی وقتی آزمایشات بالینی به درمانهای مؤثر جدید ختم نمیشود نیز میتواند به سؤالات مهمی پاسخ بگوید و به پیشرفت تحقیقات کمک کند.
بیماران میتوانند قبل، در حین و بعد از شروع درمان برای سرطان وارد آزمایشات بالینی شوند
برخی آزمایشات بالینی فقط بیمارانی را میپذیرند که هنوز درمان را شروع نکردهاند. سایر آزمایشات درمان را برای بیمارانی امتحان میکنند که سرطان آنها بهتر نشده است. آزمایشات بالینی نیز وجود دارند که از بازگشت دوبارهی بیماری جلوگیری میکنند یا اینکه عوارض جانبی درمان سرطان را کاهش میدهند.
ممکن است به آزمایشات بعدی هم نیاز داشته باشید
برخی آزمایشات برای این انجام میشوند که سرطان یا مرحلهی پیشرفت آن را تشخیص دهند. برخی از این آزمایشات تکرار میشوند تا مشخص شود درمانها چقدر مؤثر بودهاند. بر اساس نتایج این آزمایشات میتوانیم تصمیم بگیریم درمان کنونی را ادامه دهیم، تغییر دهیم یا متوقف کنیم.
برخی از این آزمایشات حتی بعد از اتمام درمان هم گهگاه انجام میشوند. نتیجهی این آزمایشات نشان میدهد تغییری در شرایط بیمار ایجاد شده، یا سرطان دوباره عود کرده یا نه. این آزمایشات معمولا آزمایشات بعدی یا چک-آپ نام دارند.
گزینههای درمان بر اساس مرحلهی بیماری
مرحلهی اول سرطان رحم
درمان مرحلهی اول سرطان رحم میتواند شامل این موارد شود:
- جراحی (هیسترکتومی کامل و سالپینو-اوفورکتومی دو طرفه) ممکن است گرههای لنفی لگن و شکم هم برداشته شوند و برای کشف سلولهای سرطانی احتمالی زیر میکروسکوپ بررسی شوند.
- جراحی (هیسترکتومی کامل و سالپینو-اوفورکتومی دو طرفه، با یا بدون برداشتن گرههای لنفی در لگن یا شکم) به همراه پرتودرمانی داخلی یا خارجی روی لگن. بعد از جراحی ممکن است یک سیلندر پلاستیکی حاوی منبع اشعه در واژن قرار گیرد تا سلولهای سرطانی باقی مانده را از بین ببرد.
- فقط پرتودرمانی برای بیمارانی که نمیتوانند جراحی شوند.
- جراحی به همراه شیمیدرمانی کمکی با یا بدون پرتودرمانی در مرحلهی اول سرطان اندومتر که احتمال عود آن وجود دارد.
- آزمایشات بالینی برای امتحات انواع جدیدی از درمان
با پزشک خود درمورد درمانهای تحت آزمایشات بالینی که شاید برای شما مناسب باشند صحبت کنید.
مرحلهی دوم سرطان اندومتر
درمان مرحلهی دوم سرطان اندومتر ممکن است شامل این موارد شود:
- جراحی رادیکال (هیسترکتومی رادیکال و سالپینو-اوفورکتومی دو طرفه). ممکن است گرههای لنفی لگن و شکم هم برداشته شوند و برای کشف سلولهای سرطانی احتمالی زیر میکروسکوپ بررسی شوند. شاید پس از جراجی به پرتودرمانی نیز نیاز باشد.
- جراحی به همراه شیمیدرمانی کمکی با یا بدون پرتودرمانی برای مرحلهی دوم سرطان اندومتر که احتمال عود دارد.
- آزمایشات بالینی برای امتحان انواع جدیدی از درمان.
با پزشک خود درمورد درمانهای تحت آزمایشات بالینی که شاید برای شما مناسب باشند صحبت کنید.
مرحلهی سوم سرطان اندومتر
درمان مرحلهی سوم سرطان اندومتر ممکن است شامل این موارد شود:
- جراحی رادیکال (هیسترکتومی رادیکال و سالپینو-اوفورکتومی دو طرفه). ممکن است گرههای لنفی لگن و شکم هم برداشته شوند و برای کشف سلولهای سرطانی احتمالی زیر میکروسکوپ بررسی شوند. شاید پس از جراجی به شیمیدرمانی یا پرتودرمانی نیز نیاز باشد.
- شیمیدرمانی همراه با پرتودرمانی داخلی و خارجی برای بیمارانی که نمیتوانند جراحی شوند.
- هورموندرمانی برای بیمارانی که نمیتوانند جراحی شوند یا پرتودرمانی داشته باشند.
- شیمیدرمانی ترکیبی با یا بدون درمان بیولوژیک
- آزمایشات بالینی برای امتحان انواع جدیدی از درمان
با پزشک خود درمورد درمانهای تحت آزمایشات بالینی که شاید برای شما مناسب باشند صحبت کنید.
مرحلهی چهارم سرطان اندومتر
درمان مرحلهی چهارم سرطان اندومتر ممکن است شامل این موارد شود:
- جراحی به همراه شیمیدرمانی یا پرتودرمانی
- پرتودرمانی داخلی و خارجی برای بیمارانی که نمیتوانند جراحی شوند.
- هورموندرمانی برای بیمارانی که سرطان آنها به بخشهای دیگری بدن (مانند ریهها) رسیده است.
- شیمیدرمانی ترکیبی با یا بدون درمان بیولوژیک.
- آزمایشات بالینی برای درمانهای هدفمند.
- آزمایشات بالینی برای شیمیدرمانی
با پزشک خود درمورد درمانهای تحت آزمایشات بالینی که شاید برای شما مناسب باشند صحبت کنید.
گزینههای درمان سرطان رحم عود کرده
درمان سرطان رحم عود کرده ممکن است شامل این موارد شود:
- پرتودرمانی به عنوان درمان تسکیندهنده برای از بین بردن علائم و بهبود بخشیدن به کیفیت زندگی بیمار.
- هورموندرمانی
- شیمیدرمانی ترکیبی با یا بدون درمان بیولوژیک
- درمانهای هدفمند تحت آزمایشات بالینی
- شیوههای جدید شیمیدرمانی تحت آزمایشات بالینی
با پزشک خود درمورد درمانهای تحت آزمایشات بالینی که شاید برای شما مناسب باشند صحبت کنید.












نظرات کاربران